Spezielle Operationsmethoden
Es gibt verschiedene Möglichkeiten der chirurgischen Behandlung der Adipositas und seiner Begleiterkrankungen, insbesondere des Diabetes mellitus Typ2.
Wir stellen ihnen nachfolgend die verschiedenen Standardoperationen mit ihren positiven Auswirkungen und Nachteilen einzeln vor. Bitte wenden Sie sich bei speziellen Fragestellungen gerne direkt an uns.
Alle Operationstechniken werden in den allermeisten Fällen in der schonenden laparoskopischen Technik (Schlüsselloch-Chirurgie) durchgeführt.
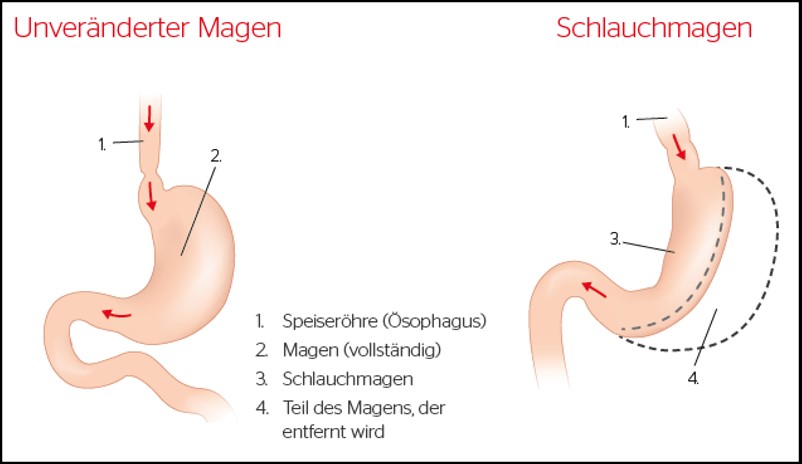
1. Schlauchmagen-Resektion / Sleeve-Gastrektomie:
Die Schlauchmagenresektion ist heute das am häufigsten angewendete Operationsverfahren in der Adipositas- und metabolischen Chirurgie in Deutschland und weltweit.
Ursprünglich als erster Operationsschritt eines komplexen Bypassverfahrens (sogennante biliopankreatische Diversion mit duodenalen Swich (BPD-DS)) konzipiert, hat sich die Schlauchmagenresektion seit vielen Jahren als Standardverfahren etabliert.
Hierbei wird der Magen entlang einer Magensonde (Durchmesser ca. 1,2-1,5cm) in Längsrichtung schlauchförmig auf ein Magenvolumen von 100-120ml verkleinert. Gleichzeitig bleibt die normale Nahrungspassage erhalten und auch die Durchmischung mit den Verdauungssekreten wird nicht verändert.
Die Wirkmechanismen des Schlauchmagens beschränken sich nicht allein auf die Verringerung der Mahlzeitengröße, auch hormonelle Veränderungen ermöglichen eine Abnahme des Übergewichts von ca. 50-60% innerhalb von 10 Jahren und die Verbesserung von Folgeerkrankungen.
Vorteile der Schlauchmagen-Resektion:
- Technisch einfachere Operation, weniger Langzeitkomplikationen ggü. dem Magenbypass
- Erhalt der normalen Nahrungspassage
- Eine Spiegelung des Magens / Zwölffingerdarms und der Gallenwege ist möglich
- Bei Menschen mit extrem hohen Body-Mass-Index (BMI >60kg/m², sogenannte Super-Super-Obesitas) eignet sich die Schlauchmagen-Resektion als Ersteingriff in einem Stufenkonzept
- Es bestehen viele Optionen bei eventuell später nötigen adipositaschirurgischen Folgeoperationen
- Geringes Risiko für Dumping-Syndrom
- Keine Malabsorption
Nachteile der Schlauchmagen-Resektion:
- Die Schlauchmagen-Resektion ist nicht geeignet bei Patienten mit starken Sodbrennen oder einer chronischen Speiseröhrenentzündung (sog. Reflux-Ösophagitis). Im ärztlichen Gespräch fragen wir daher genau entsprechende Symptome ab. Jeder Patient erhält vor einer Adipositas-Operation eine Magenspiegelung, anhand derer wir u.a. eine Refluxösophagitis diagnostizieren und Sie im Hinblick auf das richtige Op-Verfahren individuell beraten
- In unter einem Prozent entwickeln sich Wundheilungsstörungen der langen Klammernaht am Magen (sog. Insuffizienz)
- Die Teilentfernung des Magens ist nicht umkehrbar
- Lebenslange Vitamin B12-Substitution erforderlich
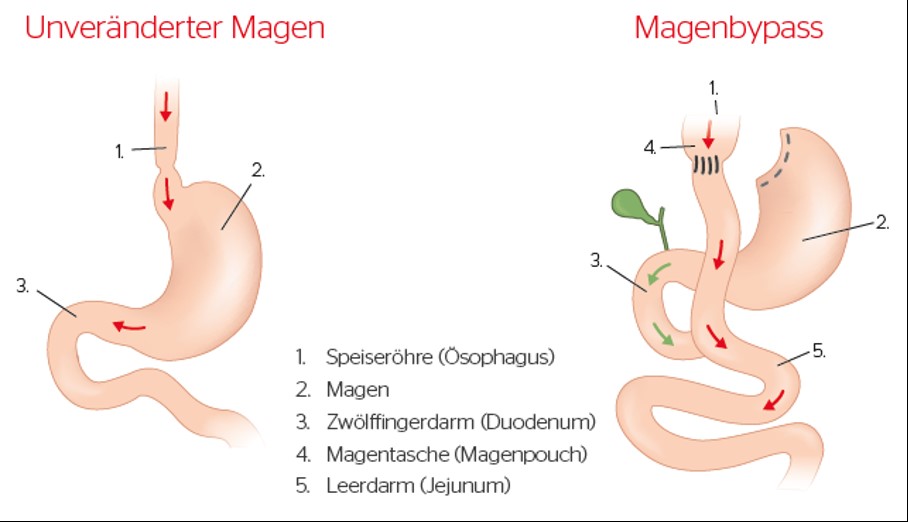
2. Proximaler Roux-Y-Magenbypass (pRYMB):
Der Roux-Y-Magenbypass wird seit 1994 laparoskopisch (in Schlüsselloch-Technik) operiert. Die Erstbeschreibung erfolgte bereits 1967 durch Prof. Dr. Edward Mason und Dr. Chikashi Ito aus der Chirurgischen Klinik der Universität Iowa im Bundesstaat Iowa in den USA.
Der Roux-Y-Magenbypass wird nach der Schlauchmagen-Resektion in Deutschland am häufigsten angewendet. Auch wenn sich die operative Technik des Roux-Y-Magenbypass in den vergangenen Jahrzehnten stetig weiterentwickelt hat, sind aufgrund der langjährigen Anwendung umfassende Langzeitdaten zu den Ergebnissen verfügbar.
Bei der Magenbypass-Operation wird der Magen 4-5cm unterhalb des Mageneingangs durchtrennt, ein kleiner Vormagen (sog. Magenpouch) entsteht. Anschließend wird der obere Dünndarm (Jejunum) zum kleinen Vormagen verlagert und mit ihm verbunden (sog. Anastomose).
Damit die Verdauungssäfte nicht unmittelbar durch den kleinen Vormagen laufen, wird nun der Verdauungssaft zuführende Dünndarmschenkel durchtrennt und mittels einer weiteren sog. Fußpunkt-Anastomose mit dem abführenden Dünndarmschenkel verbunden. Damit ist die klassische Roux-Y-Rekonstruktion fertiggestellt.
Im Ergebnis wird der große belassene Restmagen quasi stillgelegt, durch ihn gelangt nun keine Nahrung mehr. Auch der sich anschließende Zwölffingerdarm und der obere Teil des Jejunums wird umgangen, hierdurch fließen nur noch die Verdauungssäfte, die erst an der Fußpunktanastomose mit dem Nahrungsbrei vermengt werden.
Vorteile des Roux-Y-Magenbypass:
- Ausgeprägter und über Jahre stabilerer Gewichtsverlust als bei der Schlauchmagen-Resektion, Abnahme des Übergewichts von ca. 60-70% über 10 Jahre.
- Sehr gute Remission (lat. remittere „nachlassen“), d.h. Verbesserung der Stoffwechsellage bei vorbestehenden Diabetes Typ II.
- Effektive Therapie einer vorbestehenden Refluxerkrankung
Nachteile des Roux-Y-Magenbypass:
- Im Vergleich zur Schlauchmagen-Resektion technisch aufwändigere Operation.
- Der Magen, Zwölffingerdarm und die Gallenwege können nicht mehr gespiegelt werden.
- Umfangreiche lebenslange Nahrungsergänzung (Vitamine, Mineralpräparate) erforderlich.
- Durch das Umgehen des Pförtners und die ungebremste Nahrungspassage in den Dünndarm kann es zu einem sog. Dumping-Syndrom kommen.
Beim sog. Frühdumping (innerhalb 1h nach Nahrungsaufnahme) führt der unverdaute Nahrungsbrei zu vermehrten Wassereinstrom in den Dünndarm. Bei Spätdumping (1-3h nach Nahrungsaufnahme) führen hormonelle Mechanismen (überschießende GLP-1 Sekretion) zu vermehrter Insulinausschüttung und damit zu einer Unterzuckerung. In beiden Fällen können vorübergehend Schwindel, Schwitzen, Herzrasen und Kreislaufbeschwerden auftreten. Sollten Sie davon betroffen sein, lernen Sie mit der Hilfe Ihrer Ernährungsberaterin, welche (zuckerhaltigen) Speisen und Getränke Sie meiden sollten.
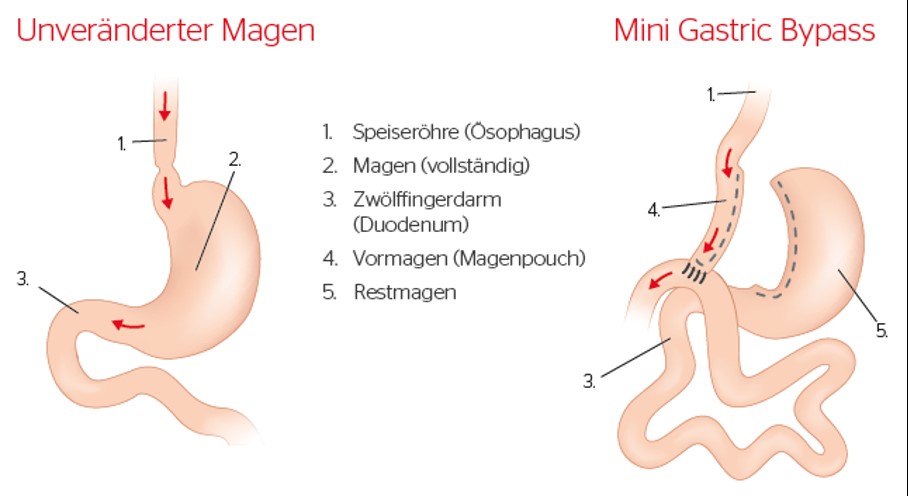
3. Mini-Magenbypass oder auch Ein-Anastomosen-Bypass (MGB/OAGB):
Der Name dieser Operationsmethode ist etwas irreführend: Trotz des „Mini“ im Namen handelt es sich um einen Eingriff, der den Weg der Nahrung durch den Verdauungstrakt stark verändert.
Ziel der erstmals 2001 beschriebenen Operationsmethode ist eine Vereinfachung der Operations-technik im Vergleich zum Roux-Y-Magenbypass bei gleicher Effektivität im Hinblick auf Gewichtsverlust und Verbesserung von Folgeerkrankungen. 2018 hat die IFSO (Internationaler Zusammenschluss der nationalen Gesellschaften für Adipositaschirurgie) den Mini-Magenbypass als Standardverfahren anerkannt.
Es wird zunächst ein schlauchförmiger Magenpouch gebildet, der jedoch länger und weiter ist als bei dem Roux-Y-Magenbypass. Der Magenpouch wird nun in einer sogenannten Einschlingen-rekonstruktion mit dem Dünndarm verbunden.
Die Nahrung gelangt durch den schlauchförmigen Magenanteil direkt in den weiter unten gelegene Dünndarmabschnitt. Dies führt zum einen über hormonelle Mechanismen zu früherer Sättigung, zum anderen werden nicht mehr alle Närhstoffe aufgenommen, was zu weiterem Gewichtsverlust führt.
Vorteile des Mini-Magenbypass:
- Hoher Übergewichtsverlust von 70-80% in 10 Jahren
- Sehr gute Wirkung auf Begleiterkrankungen wie z.B. den Diabetes Typ II (vergleichbare oder leicht bessere Remission im Vergleich zum Roux-Y-Magenbypass)
- Durch die kurze Operationsdauer ist dieser Eingriff gegenüber anderen Bypassverfahren vergleichsweise wenig belastend.
Nachteile des Mini-Magenbypass:
- Eine lebenslange Nahrungsergänzung von Eiweiß, Calcium, Eisen und Vitaminen ist nötig – sonst kann es zu Mangelerscheinungen kommen.
- Die Stuhlfrequenz ist nach der Operation etwa verdoppelt.
- Gefahr des Übertritts von Gallensäuren in den Magenpouch bzw. die Speiseröhre mit unklaren Langzeitfolgen.
4. Biliopankreatische Diversion (BPD)
Die biliopankreatische Diversion (BPD) wurde erstmals 1976 von Nicola Scopinaro in Genua, Italien durchgeführt und ist eine der effektivsten bariatrischen Operationen.
Bei diesem Verfahren findet neben der Verkleinerung des Magens eine erhebliche Umleitung der Gallen- und Bauchspeicheldrüsensäfte statt, wodurch die Verdauung beträchtlich verändert wird. Dies führt zu einer deutlich geringeren Verwertung der aufgenommenen Nahrung. Die Biliopankreatische Diversion kommt nur für eine kleine Gruppe von Patienten in Frage (z.B. bei extremen Formen der Adipositas) und stellt ein sehr komplexes Operationsverfahren dar. Sie wird in Deutschland nur sehr selten durchgeführt. Bei dieser Operation wird der untere Teil des Magens entfernt. Dadurch kann man weniger essen und es wird weniger Magensäure produziert. Der Dünndarm wird geteilt und der untere kurze Teil an der Magentasche befestigt. Die gesamte Nahrung bewegt sich nun durch diesen Darmabschnitt. Die für die Verdauung notwendigen Gallen- und Bauchspeicheldrüsensäfte fließen durch den von der Nahrungspassage ausgeschalteten Teil des Dünndarmes. Sie werden erst kurz im letzten Abschnitt des Dünndarmes der Nahrung zugeführt. Da die Nahrung erst hier mit den für die Verdauung benötigten Gallen- und Bauchspeicheldrüsensäften vermischt wird, werden Fette und Kohlenhydrate dauerhaft schlechter vom Körper aufgenommen.
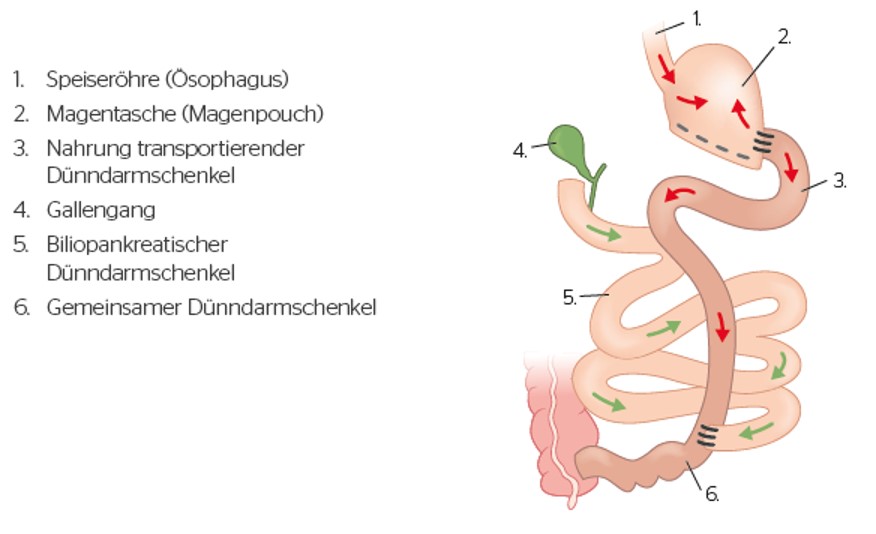
Vorteile der Biliopankreatischen Diversion (BPD):
- Hoher Übergewichtsverlust von über 70% innerhalb der ersten 2 Jahre, auch im Langzeitverlauf liegt die Gewichtsreduktion konstant hoch (60-94 % nach 10 Jahren)
- Hervorragende und langfristige Ergebnisse in der Therapie des Diabetes Typ II und weiterer metabolischer Erkrankungen
Nachteile der Biliopankreatischen Diversion (BPD):
- Es kommt zu Veränderungen des Stuhlgangs. Oftmals bestehen anfänglich nach der Operation Durchfälle, diese sind in der Regel im Laufe der Zeit rückläufig
- Die Patienten berichten über einen veränderten Körpergeruch
- Eine lebenslange umfangreiche Nahrungsergänzung mit Vitaminen, Spurenelementen, Calcium, Eisen etc. ist erforderlich. Auch eine ausreichende tägliche Eiweißaufnahme muss sichergestellt werden
- Eine qualifizierte regelmässige Nachsorge in dem Adipositaszentrum ist hier besonders wichtig
5. Biliopankreatische Diversion mit duodenalen Switch (BPD-DS)
Hierbei handelt es sich um eine Variante der Biliopankreatischen Diversion (BPD), bei der ein Magenschlauch gebildet wird, so dass der Magenausgangsmuskel (Magenpförtner) erhalten bleibt. Dieser reguliert den Transport der Nahrung vom Magen in den Dünndarm.
Mit der Erhaltung des Magenpförtners wird somit ein schneller Einstrom von Zucker in den Dünndarm (Dumping) vermieden. Dumping äußert sich in Symptomen wie Schweißausbrüchen, Schwächegefühl, Schwindel, Übelkeit, Erbrechen und Durchfall. Der Dünndarm wird an zwei Stellen durchtrennt. Die untere Dünndarmschlinge wird mit dem Zwölffingerdarm verbunden und transportiert die Nahrung. Die für die Verdauung wichtigen Bauchspeicheldrüsen- und Gallensäfte werden wie bei der originalen Biliopankreatischen Diversion erst im den letzten Teil des Dünndarms, kurz vor Eintritt in den Dickdarm, dazugemengt.
Auch dieser Eingriff wird heute in erfahrenen Zentren laparoskopisch durchgeführt. In der Regel erfolgt die Operation in zwei getrennten Schritten, zunächst wird eine Schlauchmagen-Resektion vorgenommen. Wenn der Patient deutlich an Gewicht abgenommen hat, kann der zweite Schritt der Operation, der eigentliche duodenale Switch, sicher vorgenommen werden.
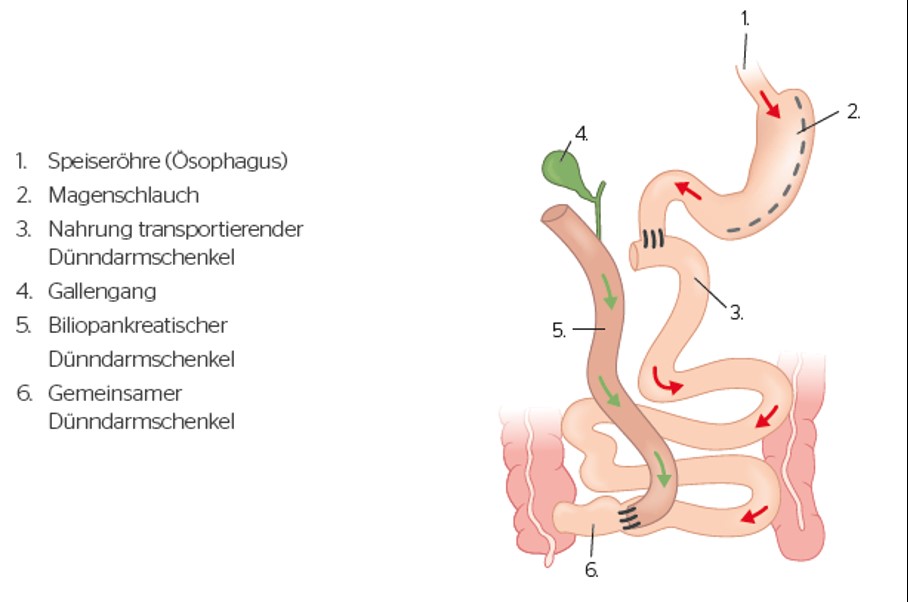
Vorteile der Biliopankreatischen Diversion mit duodenalen Switch:
- Größter Gewichtsverlust von allen Adipositas-Operationen (ca. 80% des Übergewichts)
- Dieses Verfahren erzielt die höchsten Remissionsraten (Verbesserung) bei Patienten mit Typ-2-Diabetes
- Verbesserung oder Verschwinden von Fettstoffwechselstörungen, arterieller Hypertonie, Fettleber und Schlaf-Apnoe-Syndrom
- Der Eingriff kann zweizeitig durchgeführt werden, hierdurch kann das Gesamtrisiko erheblich reduziert werden
Nachteile der Biliopankreatischen Diversion mit duodenalen Switch:
- Sehr hohes Risiko von Mangelernährung und Vitaminmangel
- Eine lebenslange Ergänzung von Vitaminen und Mineralien ist zwingend notwendig
- Die Operation selber ist sehr komplex und besitzt höhere Risiken
- Eine lebenslange strenge Überwachung wegen Eiweißmangel, Blutarmut und Knochenerkrankungen ist nötig
- Viele Patienten leiden unter Durchfall, Blähbauch und übelriechenden Blähungen
6. Single anastomosis duodeno-ileal bypass with sleeve gastrectomy (SADI-S)
Der SADI-S ist ein relativ neues Verfahren. Es handelt sich um eine technische Modifikation und Vereinfachung des BPD-DS (siehe oben), die Wirkmechanismen und auch Ergebnisse scheinen nach bisherigen Untersuchungen vergleichbar, Langzeitergebnisse liegen aber bis dato noch nicht vor. Hierbei wird nur eine Nahtverbindung (Anastomose) zwischen dem Zwölffingerdarm und dem unteren Dünndarm (Ileum) hergestellt, in der Regel 300cm vor dem Übergang des Dünndarm in den Dickdarm. Dadurch wird die Operationszeit verkürzt und das Operationsrisiko vermindert.
Wie bei dem BPD-DS kann der Eingriff in zwei Schritten durchgeführt werden. Dies verkürzt die Operationszeit und erhöht damit die Patientensicherheit. An zweiter Stelle hilft es auch diejenigen Patienten zu identifizieren, die nach dem ersten Schritt (Schlauchmagen-Resektion) so gut abnehmen, dass der zweite Eingriff im weiteren Verlauf nicht mehr erforderlich ist.
7. Revisions- und Redo- (Umwandlungs-)-Operationen
Neben den operativen Standardverfahren werden auch sämtliche Revisions- und Umwandlungsoperationen (Redo-Operationen) nach bereits erfolgter Adipositaschirurgie durchgeführt.
Unter Revisionseingriffen werden Operationen verstanden, die zum einen der Wiederherstellung der Restriktion dienen (z.B. Minimizer-Ring oder Pouch-Nachresektion nach Magenbypass, Nachresektion nach Schlauchmagen-Operation), zum Anderen der Behandlung von Nebenwirkungen oder Komplikationen (z.B. bei Innerer Hernie nach Magenbypass, Dumping-Syndrom, Auftreten einer Refluxerkrankung nach Schlauchmagen-Operation oder Gallereflux nach Mini-Magenbypass).
Hierbei ist es immer wichtig, durch ein sorgfältiges Gespräch mit unseren Patienten und zielgerichtete Untersuchungen eine individuelle Lösung zu finden. Die große Erfahrung und Expertise unseres interprofessionellen Behandlungsteams unterstützt Sie dabei.
Unter einer Umwandlungsoperation wird ein Verfahrenswechsel verstanden, z.B. bei einer erneuten Gewichtszunahme oder bei unzureichenden metabolischen Effekten mit Wiederauftreten eines Diabetes Typ II. Bei extremer Adipositas wird ein mehrstufiges Therapieverfahren ggf. auch von Beginn an geplant. In der Regel wird dann zunächst eine Schlauchmagen-Resektion vorgenommen und im zweiten Schritt eine Bypass-Operation bei der BPD-DS / SADI.




 Facebook
Facebook Instagram
Instagram Akademie St. Franziskus
Akademie St. Franziskus